三重県名張市/整形外科、リウマチ科、リハビリテーション科、スポーツ整形外科の診療は秋山整形外科クリニックへ


リハビリ通信 No.236 反射性失神について
2017年07月06日(木) QAリハビリテーション科1新着情報
|
満員電車、人混みの中、学校の朝礼集会など突然、意識を失い倒れてしまう失神は一般に「気絶」「貧血」と呼ばれ何かの原因で血圧が急に低下し、脳の血流が一時的に減るために起こります。倒れて頭が低くなると脳に血流が行き渡り、数分以内に意識が戻ります。 アメリカの研究によれば失神の発生率は年間1000人あたり6人程度、日本の人口に発生率を当てはめると年間70万人以上が失神している計算になります。 失神は3つのタイプがあり最も多いのが①自律神経の一時的な変調が原因とされる「反射性失神」②不整脈など心臓の病気による「心原性失神」③立ち上がるとすぐに起きる「起立性低血圧」があります。この中で高リスクなのは「心原性失神」で突然死につながる可能性があります。失神の前に胸の痛みを感じたか、家族に突然死をした人はいないかなどを問診で確認し、心電図で詳しく調べ必要な治療に進みます。「反射性失神」「起立性低血圧」は命に関わることはありません。 再発予防として「反射性失神」は何らかの前兆があることが多く、どの様な環境で失神したのか、倒れる前に体調や気分にどんな変化があったのか、などを丁寧に確認することが最も大切で、生活面で注意をする必要があります。 具体的に注意をする場面・環境は、長時間立ち続けない、満員電車などの暑い閉鎖環境は失神を起こしやすい、疲労は避け体調を維持する、適度な水分・塩分をとり脱水を防ぐ、過度な飲酒を避けるなどです。 自分でできる対策としては過去の失神と似た様な前兆があり「危ない」と感じたら、その場でしゃがみ込む、横になるなど頭を低く保つ、また、握り拳を行い、胸の前で両手の指を組んで左右に引っ張り合い筋の収縮を促すのも有効とされています。病状を理解し対処法を知ることで精神的な不安を軽減することも重要な対策の一つです。 リハビリテーション室長 見田忠幸 |

リハビリ通信 No.235 専門理学療法士制度について
2017年06月22日(木) QAリハビリテーション科1新着情報
|
「専門理学療法士」とは、専門性を高め、理学療法における学問的発展に寄与する研究能力を高めていくことを目的として作られた制度であり、①基礎理学療法、②神経理学療法、③運動器理学療法、④内部障害理学療法、⑤生活環境支援理学療法、⑥物理療法、⑦教育・管理理学療法の7分野があり、いずれかひとつ以上の専門分野に登録し、専門理学療法士の取得を目指します。取得するためには学会参加や論文の執筆といった学術的な活動に加え、学生の指導といった教育に関する活動など、様々な活動にポイントが設けられ、合計560ポイントを取得すれば専門理学療法士になれるそうです。 現在、日本理学療法士協会の会員である理学療法士数は96648名であり、専門理学療法士取得者数は1792名(約1.8%)だそうです。その中でも整形外科領域(運動器理学療法)の資格取得者数は2016年4月の時点で604名(0.6%)であり、まだまだ取得者数は少ないのが現状です。今後、このような資格を取得できるよう日々の臨床に加え、学術的な活動などもしっかり行い、専門性を高めていきたいと思います。 リハビリテーション科 小野正博 |

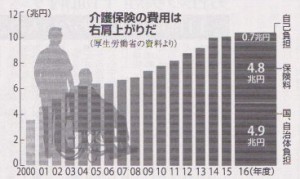
リハビリ通信 No.234 介護保険の現状について
2017年05月30日(火) QAリハビリテーション科1新着情報
|
高齢化で介護を必要とする高齢者が増えてきたため、介護保険は2000年に開始しました。そして核家族化が進み高齢者の世話を家族だけで担うのは難しくなり、国は専門の介護サービスを安く受けられるように公的な保険の仕組みを作りました。 開始年度2000年の介護費用総額は3.6兆円でしたが2016年には高齢化が更に急増し、10.4兆円と3倍に増えました。介護費用は全て国民が負担をしています。介護費用総額10.4兆円のうち自己負担が0.7兆円、残り9.7兆円のうち半分は40歳以上の国民が納める保険料、残りの半分は国、都道府県、市区町村が出しています。費用の大半は介護施設の職員、自宅を訪問して介護を行うヘルパー、介護プランを作るケアマネージャーへの給料に充てられています。 介護保険の総額費用は団塊の世代が全員75歳以上になる2025年には現在の10.4兆円の2倍の21兆円に達すると言われています。 リハビリテーション室長 見田忠幸 |

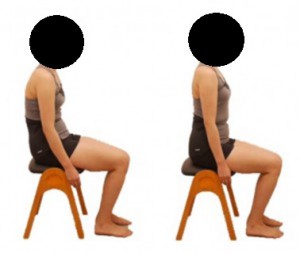
リハビリ通信 No.233 膝関節伸展運動について
2017年05月19日(金) QAリハビリテーション科1新着情報
|
骨盤後傾位 骨盤前傾位 膝関節周囲の筋力強化を図るために「膝関節伸展運動」はよく用いられる方法ですが、運動をする際の姿勢によって作用する筋が変化します。 膝関節伸展の作用を持つ筋として代表的なものに大腿四頭筋があります。読んで字のごとく、4本の筋肉が1つにまとまった形となっている筋肉です。この筋肉は大腿直筋、内側広筋、中間広筋、外側広筋の4つで構成されており、その中でも大腿直筋は他の筋肉に比べて大きい(2関節筋)のが特徴です。人間の身体において大きい筋肉は発揮できる筋力も大きく、使いやすい筋肉であることが言えます。つまり、膝関節伸展運動で大腿直筋が優位に作用した場合、内・外側広筋、中間広筋といった筋(単関節筋)は拘縮(固まってしまうこと)や筋萎縮(筋肉が痩せてしまうこと)が生じ、筋力低下や可動域制限の原因となってしまいます。そこで、座位にて膝関節伸展運動を行う際、骨盤前傾位での運動と骨盤後傾位での運動に分けて行い、どちらの筋肉を優位に作用させるかをコントロールしながら膝関節伸展運動を行うことが重要です。 骨盤後傾位での膝関節伸展運動では、大腿直筋が優位に作用してしまう運動となります。骨盤前傾位での膝関節伸展運動では、内・外側広筋、中間広筋といった単関節筋が優位に作用する運動となります。 当院の理学療法では、どの筋肉を強化するのか、どの筋を優位に作用させるのかを考え、姿勢や運動を選択しながらアプローチしています。 リハビリテーション科 小野正博 |

リハビリ通信 No.232 飲酒と骨折について
2017年04月30日(日) QAリハビリテーション科1新着情報
|
お酒が弱い女性は年齢を重ねると骨が折れやすくなることが慶応大などの研究チームの調査で分かりました。女性は閉経後に骨粗鬆症になりやすいがアルコールの分解に関わる遺伝子の働きが弱いと更に脆くなる可能性があると言われています。アルコールを分解する時に働く酵素を作る遺伝子「ALDH2」の働きが生まれつき弱い人はアセトアルデヒドをうまく分解できず、酒酔いの原因となります。つまりアセトアルデヒドが上手に分解できないという事は、お酒に弱いと言えます。 中高年の女性で大腿骨骨折を発症した人は、骨折しない人に比べ「ALDH2」遺伝子の働きが弱かった事が分かってきました。骨折リスクは約2.3倍高く、動物実験では骨を作る骨芽細胞にアセトアルデヒドを加えると働きが弱まり、ビタミンE(ピーナッツ類・アボガド・うなぎ・西洋かぼちゃ)を補うと機能が回復しました。 お酒に弱い人が過剰な飲酒をするとアセトアルデヒドがうまく分解できずに、骨を作る骨芽細胞が抑制され骨が脆くなる可能性があります。予防としてはビタミンEの適度な摂取とアルコールの抑制で予防できる可能性があります。 リハビリテーション室長 見田忠幸
|